Les maladies cutanées provoquent beaucoup d'inconvénients à une personne malade. Ils sont mal traités, se déroulent souvent sous une forme chronique et, dans n'importe quel bon cas, se réapparaissent. Environ 40% de toutes les pathologies cutanées tombent sur la neurodermatite. Cette maladie n'a aucune restriction d'âge et se produit chez les bébés et les adultes présentant une prédisposition génétique. Le mécanisme de déclenchement de la maladie est mal compris, mais de nombreuses études montrent que la neurodermatite provoque des facteurs de nature allergique et neurologique. En d'autres termes, cette maladie cutanée se développe à la suite d'un dysfonctionnement du système immunitaire, d'une part, et des problèmes neurologiques d'autre part. Quelle est la particularité de cette maladie, pourquoi elle est si souvent malade et comment traiter la neurodermatite est le thème de cet article.
Contenu
- Qu'est-ce que la neurodermatite?
- Neurodermatite chez les adultes et les enfants - formes de maladie
- Neurodermatite - causes de la survenue de la maladie
- Neurodermatite - symptômes de la maladie
- Neurodermatite - Traitement chez les adultes et les enfants
- 10 règles pour le traitement de la dermatite atopique. Vidéo.
Qu'est-ce que la neurodermatite?
La neurodermatite est une maladie chronique de la peau, qui peut être localisée dans tout le corps ou sur ses parties individuelles, par exemple, sur les mains, la tête, les pieds. Il se manifeste sous la forme de formations papulaires et de démangeaisons sur la peau, avec leurs fusions dans les foyers de l'infiltration. La neurodermatite se caractérise par une alternance régulière d'exacerbations et de rémissions. Dans la liste internationale des maladies, elle est appelée dermatite atypique.
Étant donné que la neurodermatite est une maladie avec les sources neuro-allergiques, ses premières manifestations sont notées à un âge précoce, lorsque l'immunité avec le système nerveux est encore immature. Fondamentalement, la neurodermatite chez les enfants se développe avant la puberté. Et dans d'autres cas, la neurodermatite entre dans un état chronique.
Les débuts de neurodermatite peuvent également être observés à un âge plus mature sous l'influence du stress chronique, des écarts endocriniens et des effets négatifs de l'environnement. La forme «adulte» de la neurodermatite est difficile à traiter, et principalement le traitement vise à éliminer les symptômes de la maladie pendant la période d'exacerbation (automne / hiver).
La dermatite atipique est une neurodermatite - une maladie moderne qui a montré une forte tendance à la croissance ces dernières années. Étant donné que la maladie a la capacité de progresser, les adultes ont une invalidité partielle ou complète, souvent avec un handicap ultérieur. Par conséquent, la maladie nécessite un traitement opportun et prolongé.

Neurodermatite chez les adultes et les enfants - formes de maladie
Les symptômes et la gravité de la neurodermatite dépend principalement de la forme de la maladie.
- Neurodermatite limitée. Il est plus souvent diagnostiqué chez les adultes et se manifeste par un ou plusieurs foyers (pas plus de 2-3 zones touchées), qui sont localisées sur le cou, les coudes, dans l'aine ou les genoux. De plus, des éruptions cutanées peuvent apparaître sur les hanches, dans la zone anorectale, à l'arrière de la tête.
- Neurodermatite diffuse. Cette forme se trouve à la fois chez les adultes et chez les enfants, en particulier chez les nourrissons. La lésion cutanée est plus souvent très étendue et capture le visage, le cou, l'estomac, les genoux, les coudes, les fesses. En formes lourdes, une défaite complète de la peau de la tête pour les pieds peut être observée.
- Neurodermatite linéaire. Les éruptions cutanées ressemblent à des lignes horizontales et apparaissent sur les membres inférieurs et supérieurs, dans le virage des articulations.
- Neurodermatite folliculaire. Il se développe dans les zones de la peau avec de nombreux follicules (follicules pileux). Chez les adultes, les cheveux des bras, des jambes et de la poitrine peuvent être affectés et chez les enfants, la zone des cheveux est principalement affectée.
- Neurodermatite hypertrophique. Les foyers sont localisés dans la région inguinale. Dans ce cas, l'éruption est accompagnée d'un gonflement et d'une douleur.
- Neurodermatite psoriasimorphique. Les lésions se propagent à la tête et au cou. L'éruption apparaît sous la forme de taches rouge vif recouvertes d'écailles d'argent. Extérieurement, cette forme de la maladie est similaire au psoriasis et porte donc ce nom.
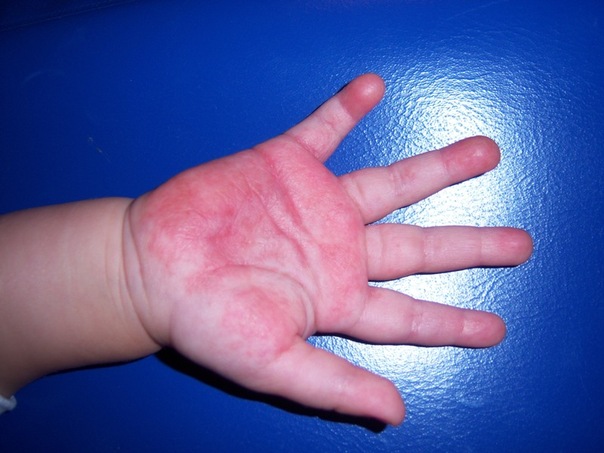
Neurodermatite - causes de la survenue de la maladie
La cause profonde du développement de la neurodermatite est une prédisposition individuelle (génétique) du système immunitaire à répondre insuffisamment à un stimulus externe. Mais ce n'est pas la seule condition pour le développement de la maladie. La maladie commence à se manifester et à progresser en présence de facteurs environnementaux provoqués. Parmi les provocateurs de neurodermatite les plus courants, les éléments suivants se distinguent:
- La présence de stress chronique, une dépression prolongée, choquée.
- Épuisement physique ou psycho-émotionnel.
- Diminution des performances du système immunitaire.
- Une routine quotidienne déséquilibrée, par exemple, un sommeil insuffisant, une alimentation altérée.
- Violation des travaux du centre nerveux, y compris toutes les maladies neurologiques et mentales.
- Maladies infectieuses (aiguë, chronique).
- Violation de désaccord et utilisation d'un grand nombre de produits allergènes.
- Administration régulière de médicaments.
- Changements endocriniens et cardiovasculaires.
- Intoxication de diverses étiologies (médicaments, alcool, toxique).
Des études récentes ont montré que les personnes ayant une concentration congénitale d'immunoglobulines du groupe E sont sujettes à la neurodermatite qui, avec un contact prolongé avec l'allergène, lancent le mécanisme de développement d'une dermatite atopique. Parmi les allergènes les plus agressifs comprennent:
- Agents hygiéniques d'origine synthétique.
- Air pollué.
- Eau du chlore.
- Médicaments.
- Nitrates et herbicides.
- Additifs de goût dans les produits.
- Mélanges pour nourrir les poissons d'aquarium.
- Insectes de pollen et laine d'animaux de compagnie.
- Charges allergiques dans des couvertures et des oreillers (peluches, laine).
Plus une personne sujette à la neurodermatite sur ses mains est en contact avec ces allergènes, plus le risque de développement de la maladie est élevé.
Chez les bébés présentant une prédisposition à cette maladie, déjà dès les premières semaines après la naissance, une constitution pathologique qu'une diathèse est diagnostiquée. Sans traitement et changements appropriés dans la routine quotidienne et la nutrition, il entre dans une neurodermatite avec une augmentation supplémentaire des symptômes et des complications. Dans ce cas, avec chaque année, le traitement est difficile et l'état de l'enfant s'aggrave. La transformation de la diathèse en neurodermatite peut se produire instantanément ou retardée pour une période indéfinie.

Neurodermatite - symptômes de la maladie
L'image symptomatique de la neurodermatite peut être exprimée de différentes manières. Mais absolument toutes les variétés de la maladie sont caractérisées par de graves démangeaisons, ce qui s'intensifie plus près de la soirée et provoque le peignement de la peau en blessures humides.
Les premiers signes de neurodermatite chez les enfants
Le principal signe de neurodermatite est une démangeaison indomptable qui provoque un grave inconfort pour bébé. L'enfant devient agité, irritable, capriche, refuse l'alimentation et dort mal. En raison de démangeaisons constantes, il commence à peigner la peau au sang, ce qui contribue à l'apparition d'une infection. Ceci est particulièrement dangereux si l'enfant a une neurodermatite sur le visage, car dans cette zone, la microflore pathogène se multiplie très rapidement.
Dans un endroit enflammé, la peau devient rouge, sèche, enflammée, qui se décolle souvent. L'enfant a une éruption cutanée sous la forme de petites bulles, qui peuvent se propager à de grandes zones. Si la défaite devient vaste, les petits foyers fusionnent, formant de grandes taches. Des zones cutanées saines sont progressivement impliquées et en l'absence de traitement, la neurodermatite acquiert une forme totale de dommages.
Avec la neurodermatite, une augmentation du schéma de la peau est notée, elle devient plus profonde, claire et hyperpigmentée.
Chez les enfants, la maladie a ses propres caractéristiques, qui dépendent de l'âge du bébé:
- Chez les nouveau-nés, les éruptions cutanées avec une neurodermatite sont sur les pieds dans les genoux et sur le visage. Il y a aussi une éruption cutanée dans la projection des articulations sur les mains et sur la tête. En règle générale, la neurodermatite à cet âge a lieu en toute sécurité jusqu'à 3 à 5 ans même sans traitement intensif.
- La première apparition de la neurodermatite après un âge de deux ans est accompagnée d'éruptions cutanées sur la cheville, le cou, dans des fossettes poplités, sur les poignets. Parfois, il est difficile d'établir immédiatement un diagnostic, de sorte que les enfants analysent le sang jetant et, si nécessaire, sont effectués des tests d'allergie. Par conséquent, il est impossible de déterminer la neurodermatite par la photo ou les descriptions générales de l'image symptomatique. Et avec les premiers soupçons de neurodermatite, vous devez contacter le pédiatre. Ce n'est qu'alors que la dermatite atypique peut être différenciée de la manifestation habituelle des allergies.
- À l'adolescence, l'inflammation cutanée se propage à la zone autour des yeux et des lèvres, des mains, des membres.

Symptômes de la neurodermatite chez les adultes
À l'âge adulte, la neurodermatite se déroule plus lourde et donne à une personne non seulement physique, mais aussi l'inconfort psychologique. Par conséquent, le traitement est effectué pour plus et combiné à l'aide des sédatifs.
Au premier stade, l'état de la peau reste inutilisé. Seul le pelage ou la sécheresse, qui s'accompagne de démangeaisons, est noté. Ensuite, une éruption cutanée caractéristique apparaît - de petits boutons qui forment des foyers de l'inflammation. Dans le processus de peigne, les plaies en pleurant. Bientôt, ils sèchent et une croûte solide est formée.
La zone affectée a ses propres caractéristiques distinctives: au centre, la peau est dense, kératinisée, souvent avec des fissures; La partie médiane est densément recouverte de papules; À la périphérie du foyer, la peau est très pigmentée et sèche. Le long de tout le périmètre de l'inflammation, la peau est recouverte d'écailles, elle peut avoir des plis profonds, des fissures.
Les symptômes de la neurodermatite sur les mains, en particulier sur les paumes, comprennent des plaies en pleurs profondes, parfois avec une suppuration à la suite d'une infection. Une telle image de la maladie réduit la capacité de travail et limite l'auto-service dans la vie quotidienne.
Étant donné que la neurodermatite est endommagée non seulement l'immunité, mais aussi un système nerveux cardiovasculaire. En plus des manifestations cutanées, de tels symptômes sont notés:
- Labilité émotionnelle. Il s'agit d'un cours accéléré des réactions du système nerveux sous forme d'agression, de tempérament, d'irritabilité, d'humeur instable. La raison en est la défaite du système nerveux parasympathique, ainsi que des démangeaisons cutanées et des défauts de peau esthétique. Les symptômes sont aggravés par une consommation à long terme de corticostéroïdes.
- Rythme de sommeil - Une condition associée aux démangeaisons la nuit. Cela entraîne une rupture de force, une baisse de l'invalidité, Asthénie.
- Réduire l'immunité. La carence du groupe A immunoglobuline pour opprime la fonction barrière de la peau, ce qui provoque des dommages purulents aux zones douloureuses. Herpès, mollusque contagieux, les verrues peuvent également se développer. En raison de la violation des glandes surrénales, une détérioration générale du système immunitaire est observée, ce qui provoque des infections virales respiratoires aiguës fréquentes, des rhumes et des maladies auto-immunes.
- Dysfonctionnement surrénal. La violation de ce côté provoque la pigmentation de la peau, une baisse de la concentration du glucose dans le sang, une diminution de la diurèse quotidienne, une carence en jus gastrique et une mauvaise santé. Au fil du temps, l'apathie, la vulnérabilité et l'État opprimé se joignent à ces symptômes. Des surtensions soudaines apparaissent, les ganglions lymphatiques sont souvent enflammés, le poids tombe, le travail d'autres organes est perturbé.
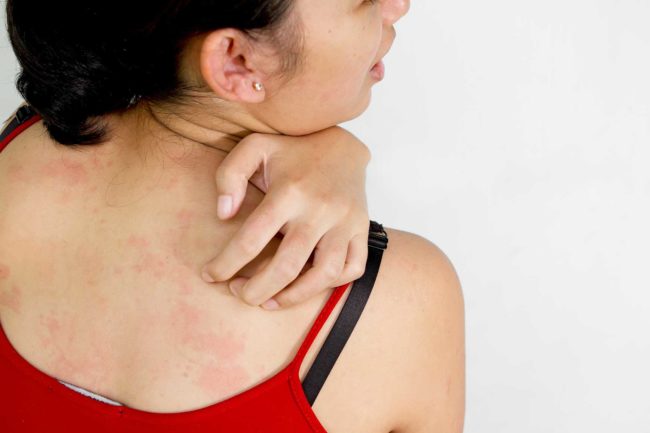
Neurodermatite - Traitement chez les adultes et les enfants
Pour prescrire un traitement compétent, le médecin doit correctement poser un diagnostic et déterminer la cause profonde de l'apparition de la neurodermatite. Pour cela, un examen à temps complet du patient est effectué et une liste des tests de laboratoire nécessaires est attribuée.
Les tactiques de conduite de la maladie chez les adultes et les enfants se caractérisent par la durée du traitement et la liste des médicaments autorisés. Mais en général, le traitement consiste à prendre des médicaments sédatifs et anti-inflammatoires, l'utilisation externe des pommades, le passage de la physiothérapie et la tenue d'un régime hypoallergénique.
Selon le type de neurodermatite, le traitement suivant peut être énoncé:
- Antihistaminiques. Ils suppriment la production d'histamine - une substance qui provoque une réponse allergique du système immunitaire. Pour les adultes et les enfants, la consommation de suprastin, de luratidine, la cétirizine est montrée.
- Glucocorticostéroïdes. Il peut s'agir d'un gel ou d'une pommade de la neurodermatite, comme Sinaflan, Lorinden, Dirgent. Les médicaments sont conçus pour améliorer l'état de la peau, soulager les démangeaisons et réduire l'inflammation. Dans l'enfance, ils sont utilisés sous le contrôle strict d'un dermatologue.
- Thérapie à la vitamine. La neurodermatite apparaît en raison d'une immunité réduite, donc la prise de vitamines B et l'acide ascorbique aide à restaurer la résistance à l'immunité aux maladies de la peau, et la prise de tocophérol et de rétinol offre une régénération cutanée accélérée.
- Sédatifs. La réception des sédatifs aide les adultes à se débarrasser de l'irritabilité, de l'anxiété et de l'inconfort psychologique, et des enfants - reprendre le sommeil et éliminer la déchirure.
- Soins de la peau. La peau sèche endommagée nécessite des soins prudents. Les agents hypoallergéniques et antibactériens conviennent à ces fins. Cela nous permet d'empêcher des fissures et une infection profondes.
- Lners et baignoires médicales. Pour soulager les symptômes, diverses lotions, applications et bains locaux sont utilisés, en particulier dans le traitement de la neurodermatite sur les bras et les jambes. En tant que médicaments, résorcine, ichthyol, pommade en zinc, goudron de pharmacie sont utilisés. Avec des lésions cutanées étendues, il est conseillé de prendre des bains basés sur une décoction de camomille, de proiement et de donnik, de bains de conifère sel est également efficace.
- Régime. Avec la neurodermatite, un régime à croissance lactative sans conservateurs, arômes et autres additifs est recommandé. Les allergènes sont complètement exclus-chocolate, poissons, agrumes, épices, œufs, légumineuses.
- Physoalisation. Pendant la période de rémission, les luminaires utilisant des rayons UV sont utilisés avec succès. 1-3 cours de 15 séances sont organisés. Ozokéritopie, électrophorèse, boue enveloppante est également utilisée. Et le traitement du sanatorium en mer contribue à prolonger la période de rémission.
En plus du traitement principal, les recettes populaires peuvent être utilisées:
- Une décoction d'avoine. Un verre d'avoine non pelé est versé avec 3 tasses d'eau bouillante et cuit à feu doux de 2,5 heures. Ensuite, la décoction est filtrée et versée dans un bain à l'eau tiède. La durée de la procédure est de 20 à 25 minutes. Cela aide à apprivoiser les démangeaisons et à réduire le pelage.
- Pommade de propolis. Vous pouvez réduire les foyers des éruptions cutanées à l'aide d'une pommade faite à la maison. Pour ce faire, vous devez adoucir la gelée de pétrole (100 g) dans un bain-marie et y ajouter progressivement de la poudre de propolis (45 g). Le champ de refroidissement peut être appliqué aux zones touchées.
- Une perfusion apaisante. Pour normaliser le système nerveux, une collection d'herbes est préparée. Participez à la racine de la valériane, une partie du baume de citronnage, une partie du violet, une partie du diaghil et du mélange. Puis 4 cuillères à soupe. l. Versez les matières premières dans un thermos et versez 1 litre d'eau bouillante. Après 10 à 12 heures, vous devez prendre une décoction tout au long de la journée en petites portions.
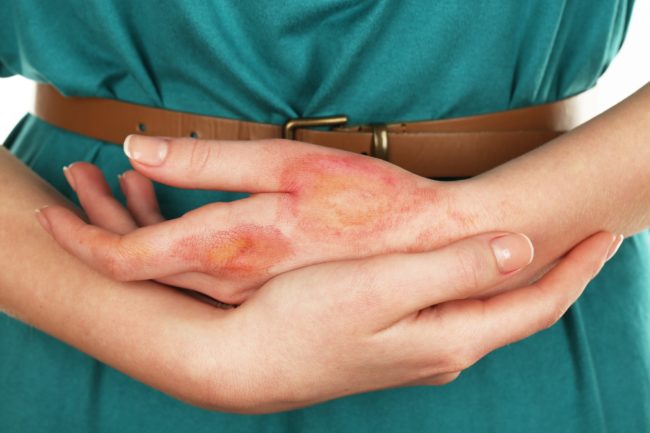
La neurodermatite est une maladie insidieuse et difficile à guérir. Par conséquent, le succès du traitement dépend en grande partie de l'alphabétisation d'un spécialiste et de la préparation du patient à réaliser toutes les prescriptions. Écoutez l'opinion de votre médecin et ne souscrivez pas.








Commentaires
il y a quelques années, il n'y avait pas de côté de métrogils du même problème, il n'y avait pas d'effets secondaires ...
Je ne suis pas du tout fan de la pelage, il sauve de l'acné de Metrogil, il le lisse également ...
Excellent article! ...
Je prends le deuxième cours des capsules Climafite 911. Les marées sont allées très rapidement. C'est devenu plus calme, l'irritabilité a disparu et je dors bien ...
j'ai également remarqué - cela vaut la peine d'être nerveux, tout affecte immédiatement le visage. Par conséquent, j'essaie d'éviter les conflits et les personnes désagréables. Des crèmes, j'aime Miaflow des rides - lisse non seulement les petites rides ...