В мире существует огромное количество болезней и их возбудителей. Конечно же, знать все просто невозможно, да и не зачем. Однако важно знать те, которые наиболее распространены и опасны. Сегодня мы поговорим о синегнойной палочке и постараемся понять, каким образом можно обезопасить себя от нее.
Содержание
Синегнойная палочка: симптомы и признаки
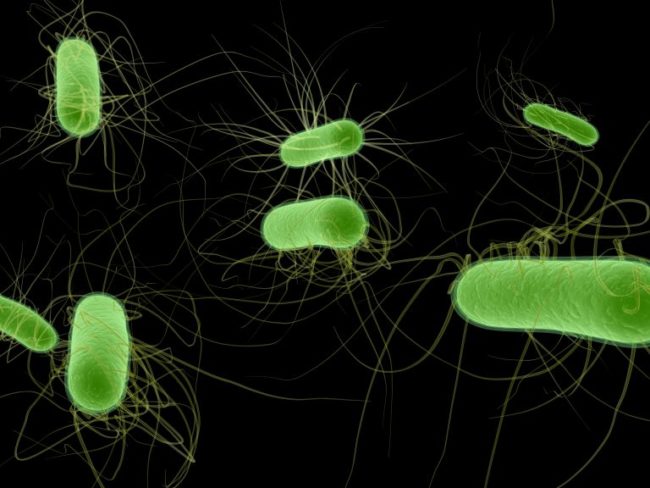
Синегнойная палочка попадает в организм под видом бактерий класса Pseudomonas aeruginosa и поражает систему органов дыхания, мягкие ткани, ЖКТ, нервную систему и другие части тела. Ее размножению способствует повышенный уровень влажности и доступ кислорода.
Для диагностики ее нахождения в организме применяют ряд анализов, после чего, в зависимости от локации, назначают лечение. Отсутствие медицинской помощи способно привести к острым кишечным заболеваниям, абсцессам, проявлению гноящихся ран. Для того чтобы уберечь себя и своих близких от заражения необходимо узнать о возможных путях попадания бактерий в организм, а также о первичных симптомах.
Ну, а теперь обо всем по порядку. Синегнойная палочка принадлежит к семейству бактерий Pseudomonadaeeae, рода Pseudomonas и является возбудителем патогенных процессов. Ее размер достигает от 0,5 до 0,6×1,5 мкм. Палочка не имеет капсулы, но включает жгутик. Ее внешний вид напоминает пилюли с закругленными концами. Бактерию открыли в 1862 году. Микроорганизмы могут размножаться:
- В водоемах.
- Пыли.
- В грунте.
- На листьях и растениях.
Идеальной температурой для их существования является отметка в 37°С.

Наиболее уязвимыми к синегнойной палочки являются:
- Новорожденные в возрасте до 3-х месяцев и недоношенные дети.
- Пожилые люди, склонные к хроническим заболеваниям.
- Пациенты с симптомами диареи.
- Больные менингитом и те, кто перенес операцию на органах центральной нервной системы.
- Люди с наличием абсцессов, сепсисов, целлюлита, ожогов.
- Пациенты с диагнозами: пневмония, гнойный тромбофлебит, панофтальмит.
- Люди со сниженным иммунитетом.
- Пациенты со злокачественными опухолями.
- При наличии инфекций мочеполовой системы и при частых оперативных вмешательствах и внутривенных процедурах шансы на развитие синегнойной палочки в организме так же значительно увеличиваются.
Болезнь, как правило, протекает, охватывая 3 этапа развития:
- Сперва происходит процесс прикрепления патогенных бактерий на поврежденный участок ткани, после чего наступает период их активного размножения.
- Далее палочка охватывает все большую локацию в теле, в том числе мягкие ткани.
- На последнем этапе бактерии попадают в кровеносную систему, после чего разрушают защитные функции организма и прогрессируют в других органах.
Основными симптомами у взрослых принято считать:
- Рвоту.
- Слабость.
- Диарею.
- Потерю аппетита.
- Проявления цистита.
- Затрудненное дыхание.
- Одышку.
- Окрашивание потом одежды в сине-зеленый цвет.
- Кашель.
- Высокую температуру.
Что касается детей, то синегнойная палочка может атаковать тело ребенка сразу после его появления на свет. Поскольку малыши имеют слабый иммунитет, они больше других подвержены различным вирусам и заболеваниям.
Ведь всем известно, что дети, которые родились раньше положенного срока, а также малыши, не достигшие 3-х месяцев, являются наиболее уязвимыми и не могут самостоятельно справиться с патогенными бактериями.

Признаками заболевания у малышей являются:
- Отит.
- Влажный кашель.
- Диарея.
- Температура около 38°С.
- Одышка.
- Болезненные ощущения в области живота.
- Судороги.
Поскольку бактерии Pseudomonas aeruginosa имеют пигмент, пациент может определить наличие заражения посредством окраса ткани в местах, соприкасающихся с потовыми железами:
- Шея.
- Спина.
- Пах.
При возникновении данных симптомов необходимо обратиться к педиатру, который назначит сдачу ряда анализов крови. В случае подтверждения наличия бактерий Pseudomonas aeruginosa, назначают курс антибиотиков широкого спектра действий и препараты, укрепляющие иммунитет. Также для предотвращения развития сопутствующих заболеваний, стоит обратиться к более узким специалистам:
- Инфекционисту.
- Гастроэнтерологу.
- Окулисту.
Для того чтобы защитить себя от воздействия данных патогенных бактерий, необходимо знать, как передается синегнойная палочка. Существует несколько способов ее передачи. Среди них выделяют:
- Воздушно-капельный.
- Фекально-оральный.
- Бытовой (при совместном использовании унитаза, душевой кабины, раковины, дверных ручек, а также при обмене предметами личной гигиены: полотенцами, зубными щетками).
- Пищевой (через воду, молочные и мясные продукты).
Нередко пациенты могут заразиться и в медицинских учреждениях в случае, если в них ненадлежащим образом проводится дезинфекция палат и инструментов. В зоне риска находятся:
- Ожоговые отделения.
- Акушерские стационары.
- Отделения педиатрии.
- Хирургические центры.

Бактерии группы Pseudomonas aeruginosa могут передаваться через следующие объекты:
- Перевязочные материалы.
- Медицинские инструменты.
- Руки медработников.
- Универсальные препараты, использующиеся не в индивидуальном порядке (кремы, мази).
- Постельное белье.
- Медицинское оборудование.
Стоит отметить, что до 10% населения Земли являются хроническими переносчиками синегнойной палочки. Но лишь в случае, если показатели анализов положительные, можно говорить о том, что в данный момент палочка прогрессирует.
Анализ на синегнойную палочку проводят благодаря пробам таких биологических материалов:
- Крови.
- Мокроты.
- Кала.
- Мочи.
- Спинномозговой жидкости.
Кровь определяют по таким параметрам:
- На антитела к бактериям Pseudomonas aeruginosa.
- Общие показатели.
- Антибиотикограмма.
Биологический материал помещают в специальные боксы на период от 2-х недель до 2-х месяцев. Посредством общих факторов, а также реакции при контакте с антибиотиками лаборанты могут выявить стадию прогрессирования и локацию. Учитываются следующие показатели:
- Запах.
- Степень пигментации.
- Скорость развития.
Показаниями к сдаче анализа являются:
- Сопротивление организма к антибиотикам.
- Длительные инфекции.
- Наличие характерных симптомов.
- Сопутствующие заболевания (сахарный диабет, пневмония, ожирение).
Инфекция синегнойная палочка
Инфекция синегнойной палочки может поражать практически все системы и органы человека:
- Мочеполовую систему.
- Мягкие ткани.
- Носоглотку и органы слуха.
- Кишечник.
- Легкие.
При третьей стадии прогрессирования заболевания бактерии могут проникать в кровь и размножаться во всем теле человека. Синегнойная палочка может попасть в организм из-за некачественной воды, овощей и фруктов, которые выращиваются на загрязненной почве.
Для того, чтобы вовремя выявить заболевание, необходимо не только учитывать общую симптоматику, но и знать характерные признаки, присущие каждой отдельной системе организма. Синегнойная палочка на ногтях определяется благодаря измененному окрасу пластин. В случае если в организме имеются патогенные бактерии, ногти будут иметь характерный зелено-синий цвет.
На руках инфекция развивается гораздо быстрее, чем на других частях тела, поскольку для прогрессирования заболевания имеются главные факторы:
- Повышенная влажность (посредством частого мытья рук).
- Благоприятная температура тела (особенно в холодное время, когда, когда каждый из нас использует перчатки или варежки).
- Отслоение искусственного покрытия от натурального ногтя (особенно у представительниц слабого пола, являющихся поклонницами наращивания и сложных техник росписи).
Также существуют специфические симптомы:
- Нагноение.
- Боль.
- Ощущение жжения.
- Увеличение пятна по всей ногтевой пластине.
- Покраснение пальца.
При обнаружении характерных признаков не стоит пытаться замаскировать ногти, покрыв их пестрым лаком. Необходимо обратиться к доктору для того, чтобы получить назначение лечения и лишь после начала приема антибиотиков, записаться к ногтевому мастеру.
В большинстве салонов применяют одноразовые инструменты. Таким образом, вы уменьшите риск заражения других клиентов, а также сэкономите на новой покупке персонального оборудования. Ведь после обработки ногтя с синегнойной палочкой, инструменты не допускаются к повторному использованию.
Синегнойная палочка в ухе при несвоевременном лечении может спровоцировать развитие менингита, абсцесса и даже поражение глаз и головного мозга. Для того, чтобы диагностировать наличие патогенных бактерий необходимы анализы следующих биологических материалов:
- Крови.
- Выделяемого гноя.
- Отделяемых клеток.
При наличии следующих симптомов необходимо обращаться к отоларингологу:
- Сильная боль в ушах.
- Наличие гнойных выделений.
- Наличие серозно-кровяных примесей.
Для лечения назначают курс приема капель с содержанием антибиотика, а также препаратов, направленных на общее укрепление иммунитета.

При наличии синегнойной палочки в горле пациент имеет следующие признаки:
- Сильный кашель.
- Покраснение слизистой.
- Болевые ощущения.
- Увеличение миндалин.
- Повышение температуры до 38-39°С.
Симптоматика заболевания схожа с ангиной, ОРЗ и гриппом, поэтому для уточнения диагноза проводят анализ путем проб мокроты и гноя. В качестве лечения назначают антибактериальные пастилки, спреи, а также антибиотики широкого спектра действий. При получении полного курса терапии, пациент может ощутить значительное улучшение уже через 5-7 дней.
В случае если отмечаются следующие симптомы, стоит говорить о присутствии синегнойной палочки в зеве:
- Отечность.
- Покраснение.
- Воспаление миндалин.
- Боли в горле.
- Повышенная температура.
- Трещины на слизистых оболочках.
- Вязкие выделения из носа.
Синегнойной палочке в носу чаще других подвержены люди, страдающие от следующих заболеваний:
- Хронический фарингит.
- Фронтит.
- Длительный ринит.
- Сниженный иммунитет.
Для выявления бактерий Pseudomonas aeruginosa необходимы следующие биологические материалы:
- Кровь.
- Выделения из носа.
- Гной (при его наличии).
Синегнойная палочка, содержащаяся в воде способна заражать не только открытые водоемы, но и дистиллированную воду, и даже растворы для хранения контактных линз. К основным причинам развития палочки в воде относят:
- Заражение водоема фекально-бытовыми отходами.
- Попадание в центральный водопровод грунтовых и сточных вод.
- Транспортировка бактерий из грунтовой почвы.
- Смывание микроорганизмов с поверхности растений.
В качестве исследования на наличие синегнойной палочки используют анализ. Спустя 24 часа специалисты могут увидеть колонии микроорганизмов и сделать выводы о качестве воды. При необходимости ее обеззараживания применяют:
- Хлорирование.
- Озонирование.
- Ультрафиолетовое облучение.
- Импульсные разряды электричества.
- Гамма лучи.
- Комплексные методы.
Синегнойная палочка может отобразиться в анализе мочи по нескольким причинам ее попадания в организм. Наиболее распространенные из них:
- Медицинский осмотр с помощью нестерильных инструментов.
- В случае использования мочевого катетера.
- Оперативные вмешательства.
- Использование аэрозолей и мазей несколькими пациентами.
К основным симптомам наличия бактерий относят:
- Наличие болей режущего характера в области паха и внизу живота.
- Частое мочеиспускание, которое сопровождается резким жжением.
- Боли в пояснице.
- Повышенная температура тела.
Данные признаки могут свидетельствовать и о наличии цистита. Поэтому при анализе мочи используют антибиотикограмму. В случае подтверждения заболевания назначают курс антибиотиков сроком до 7 дней.

Синегнойная палочка в кале может свидетельствовать о попадании инфекции в кишечник. Это может произойти по нескольким причинам:
- Некачественная вода.
- Грязные продукты питания.
- Медицинское обследование нестерильными инструментами.
- Оральным путем от грязных рук распространителя инфекции.
Синегнойная палочка в кишечнике провоцирует появление таких симптомов:
- Диарея.
- Появление фекалий с примесями и кровью.
- Режущие боли живота.
- Потеря аппетита.
- Общая слабость.
- Сонливость.
В качестве лечения используют антибиотики и пробиотики. В комплексе они не только убивают бактерии, но и способствуют восстановлению организма и микрофлоры, укрепляют иммунитет.
Синегнойная палочка в мокроте может свидетельствовать о развитии сопутствующих заболеваний:
- Бронхит.
- Воспаление легких.
- Трахеит.
- Ангина.
Для того чтобы назначить своевременное лечение пациент сдает образец мокроты на выявление всех патогенных бактерий. Как правило, больные отмечают выделения характерного цвета:
- Синие.
- Зеленовато-голубые.
- С вкраплениями крови.
В случае выявления синегнойной палочки назначают:
- Антибиотики.
- Антимикробные пастилки для рассасывания.
- Антибактериальные спреи.
- Препараты для повышения иммунитета.

Если пневмония была вызвана развитием синегнойной палочки, то можно наблюдать такие симптомы:
- Одышка.
- Тахикардия.
- Цианоз.
- Лихорадка.
- Хрипы в легких.
- Прогрессирование плеврита.
Для диагностики применяют:
- Рентгенограмму.
- Анализ мокроты.
- Анализ крови.
- Лабораторное исследование мочи.
- Томографию грудной клетки.
Пациенты отмечают быстрое ухудшение состояние, поэтому если анализ выявит наличие бактерий Pseudomonas aeruginosa, больного могут госпитализировать.
Синегнойная палочка: лечение
Для того чтобы избавиться от синегнойной палочки необходимо придерживаться всех рекомендаций врача. В качестве лечения назначают несколько методов, в зависимости от локализации бактерий Pseudomonas aeruginosa и их прогрессирования.
К наиболее эффективным относятся:
- Прием антибиотиков.
- Применение пробиотиков.
- Вакцинирование.
- Применение гомеопатических препаратов.
- Употребление средств, направленных на укрепление иммунитета.
В качестве вспомогательной терапии при лечении синегнойной палочки используют препараты для вакцинирования:
- Псевдовак.
- Тетракт-Хиб.
- Алтеана.
- Вакцина Гонококковая.
- Синфлорикс.
- АКДС-Биолек.
- Поливалентная вакцина.
- Хиберикс.
Их рекомендуют вводить при поступлении пациентов на длительное стационарное лечение, а также в качестве стимулирования работы иммунитета для тех, кто уже является носителем синегнойной палочки.

Основной процесс выздоровление обеспечивает прием более сильных лекарств. При синегнойной палочке незаменимы антибиотики:
- Тикарциллин.
- Амикацин.
- Цефоперазон.
- Цефепим.
- Тобрамицин.
- Карбенициллин.
- Ломефлоксацин.
- Тиенам.
Дозировку, препарат и длительность приема назначает доктор в индивидуальном порядке. Как правило, курс длится не более 14 дней. Но поскольку бактерии Pseudomonas aeruginosa устойчивы к 80% антибиотиков, применяют корректирующие поправки, если выраженной эффективности не было спустя 3-5 суток от начала курса.
В борьбе с синегнойной палочкой помогают бактериофаги:
- Интести-бактериофаг.
- Пиобактериофаг.
- Нитроксолин.
- Уроксолин.
- Фосфорал.
- 5-Нок.
- Тариган.
- Монурал.
- Фортераз.
- Урафосфабол.
Данные лекарства при взаимодействии с антибиотиками убивают патогенные бактерии Pseudomonas aeruginosa.

Их применяют внутримышечно, внутривенно, орально, а также в качестве примочек. Большинство препаратов не имеют противопоказаний, однако предварительно необходимо проконсультироваться с доктором и ознакомиться с инструкцией. В среднем курс приема длиться до 14 дней.
Против синегнойной палочки необходимо использовать комплексный метод лечения, поскольку все препараты дополняют действие друг друга. Исключение одного из компонентов не даст необходимого результата.
Народное лечение синегнойной палочки
В качестве дополнения к медикаментозной терапии эффективно использовать рецепты народной медицины. Наши предки при борьбе с синегнойной палочкой использовали:
- Отвар калины (на 2 ст.л. ягод необходим 1 л кипятка, после настаивания на протяжении 30 мин. чай необходимо пить в течении 4-х раз в день по 2 стакана за один прием).
- Примочки с Хлорофиллиптом, с настойкой календулы и прополиса.
- Раствор марганцовки (только в случае поражения ногтевой пластины).
- Отвар шиповника с медом.

- Лимон с тертым имбирем.
- Смесь масел (1 ст.л. оливкового и капля чайного дерева употребляются 1 раз в день натощак; запивать смесь необходимо теплой водой).
- Квашеную капусту (она является источником витамина С и укрепляет иммунитет).
Необходимо помнить, что с помощью фитотерапии можно повысить иммунитет и защитные свойства организма, но народные средства не смогут заменить действие фармакологических препаратов. Также не стоит назначать прием лекарств самостоятельно и заниматься диагностикой заболеваний без консультации специалиста. Своевременный визит к доктору и соблюдение всех предписаний.








Комментарии
пару лет назад от такой же проблемы прлечивалась метрогил-А, никаких побочек не было....
Я вообще не фанатка пилингов, от прыщей метрогил-А спасает, он ещё и разглаживает будто ...
Отличная статья!...
Принимаю второй курс капсулы Климафит 911. Очень быстро ушли приливы. Стала спокойнее, ушла раздражительность и сплю хорошо...
тоже заметила - стоит понервничать, все сразу отражается на лице. Поэтому стараюсь избегать конфликтов и неприятных людей. Из кремов мне нравится миафлоу от морщин - разглаживает не только мелкие морщ...